Debata o finansowaniu ochrony zdrowia w Polsce wchodzi dziś w fazę wyjątkowej intensywności. Coraz częściej mówi się o systemowej luce finansowej, która przestaje być abstrakcyjnym pojęciem z raportów ekonomicznych, a staje się realnym zagrożeniem dla dostępności świadczeń medycznych. W centrum tej dyskusji znajdują się szpitale powiatowe – nie dlatego, że są źródłem problemu, lecz dlatego, że to one jako pierwsze i najdotkliwiej odczuwają skutki wieloletnich decyzji na poziomie państwa.
To nie jest kryzys zarządzania pojedynczymi placówkami ani efekt błędów samorządów. Dane pokazują coś znacznie poważniejszego, tj. strukturalne niedopasowanie finansowania systemu ochrony zdrowia do realnych kosztów jego funkcjonowania. A konsekwencje tego stanu rzeczy ponoszą przede wszystkim pacjenci.
Raport, który porządkuje debatę
W samym centrum tej dyskusji pojawia się najnowsze opracowanie Związku Powiatów Polskich – „Szpitale powiatowe w kryzysie – analiza sytuacji finansowej w 2025 roku”. Autorami raportu są Bernadeta Skóbel i Ewelina Kocemba, a publikacja ukazała się w kwietniu 2026 roku w ramach serii „Analizy samorządowe”.
Raport obejmuje 207 szpitali powiatowych i bazuje na danych sprawozdawczych MZ-03, co czyni go jednym z najbardziej kompleksowych obrazów kondycji tego segmentu systemu ochrony zdrowia w Polsce.
To właśnie te dane – nie opinie – wyznaczają dziś kierunek publicznej debaty.
Fundament systemu – zależny od jednej decyzji
Szpitale powiatowe to pierwszy kontakt z systemem dla milionów mieszkańców mniejszych miejscowości. To tu trafiają pacjenci w stanach nagłych, tu realizowana jest podstawowa opieka szpitalna – od pediatrii po internę.
Ale jednocześnie – jak pokazuje raport – ich funkcjonowanie opiera się na jednym filarze.
Aż 93,8% przychodów pochodzi z Narodowego Funduszu Zdrowia.
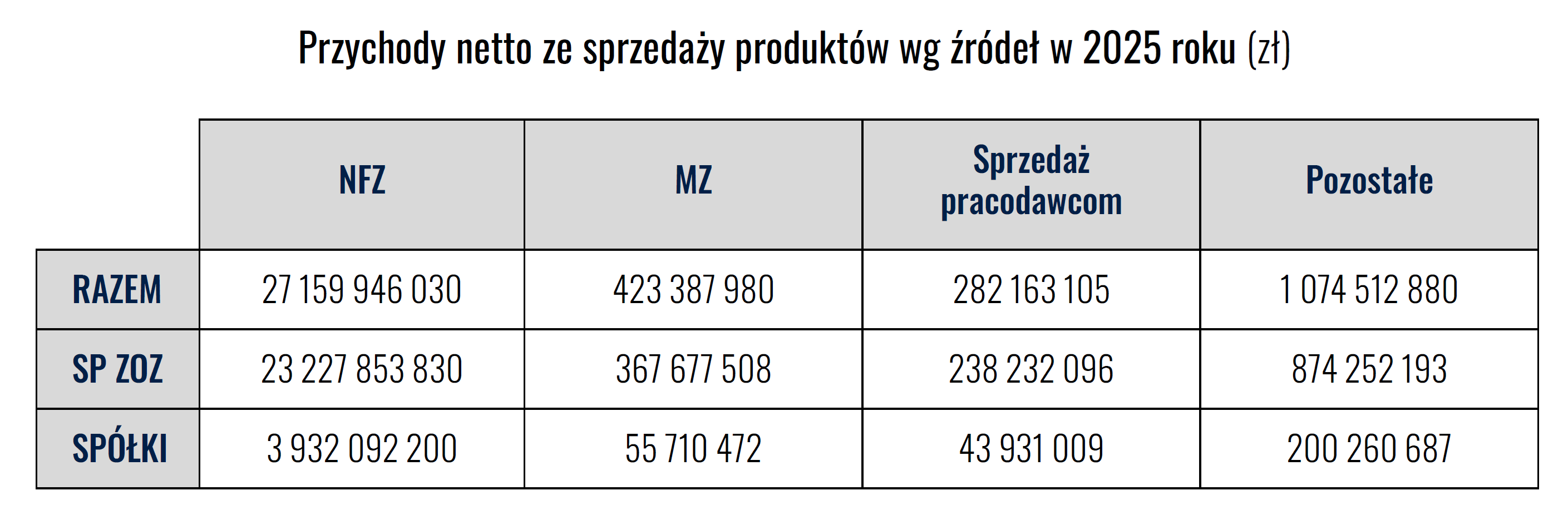
To uzależnienie nie jest jedynie statystycznym szczegółem. To mechanizm, który sprawia, że stabilność finansowa szpitali zależy od decyzji administracyjnych – wycen świadczeń, zasad rozliczeń, harmonogramów płatności.
Koszty rosną szybciej niż system
Po drugiej stronie bilansu stoją koszty – i to one w największym stopniu definiują dzisiejszy kryzys. W 2025 roku:
- koszty operacyjne przekroczyły 30,8 mld zł,
- niemal połowę stanowiły wynagrodzenia wraz z kosztami ubezpieczeń społecznych i innymi świadczeniami pracowniczymi (48,83%),
- kolejne 30,54% to usługi obce.
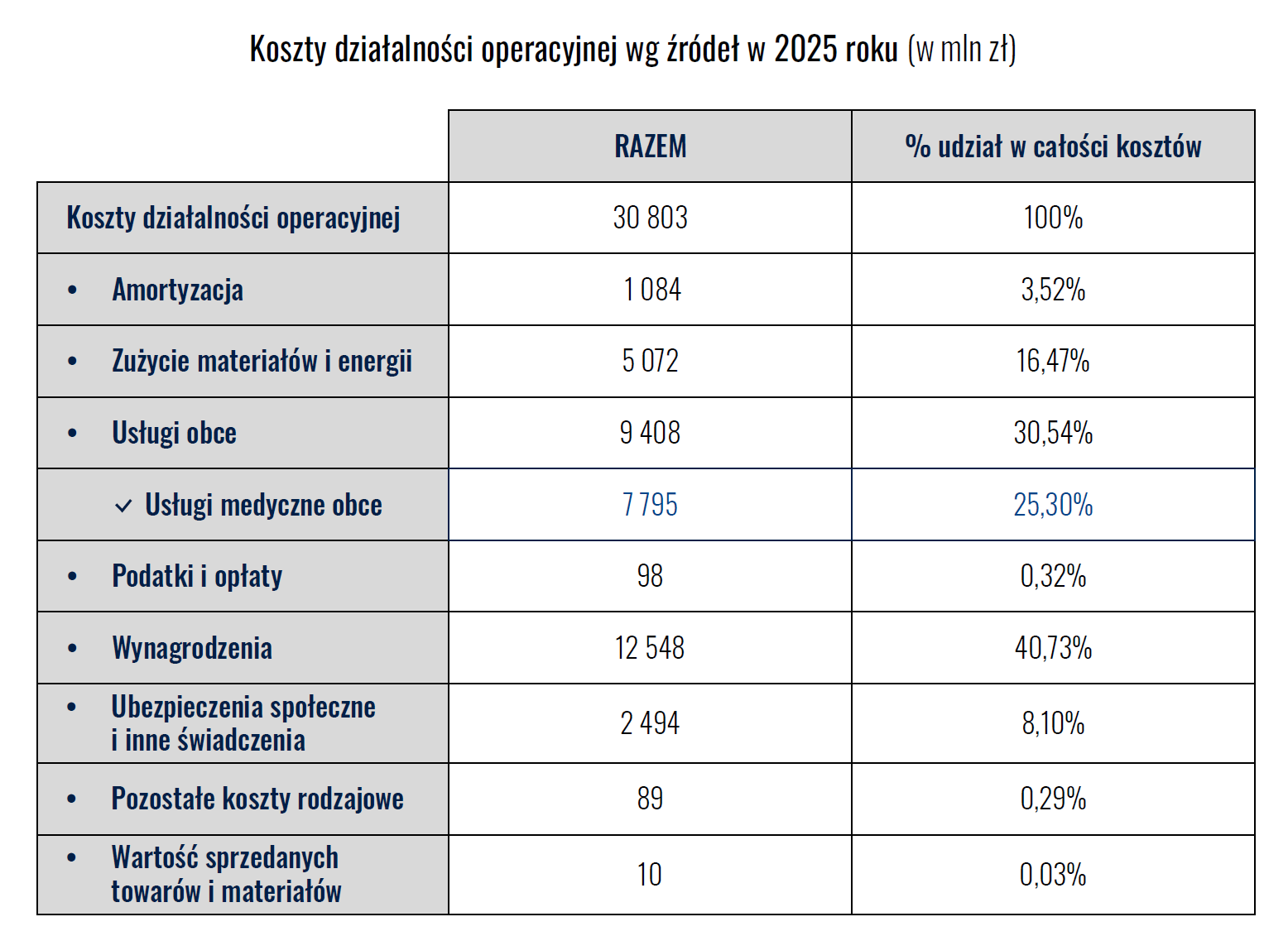
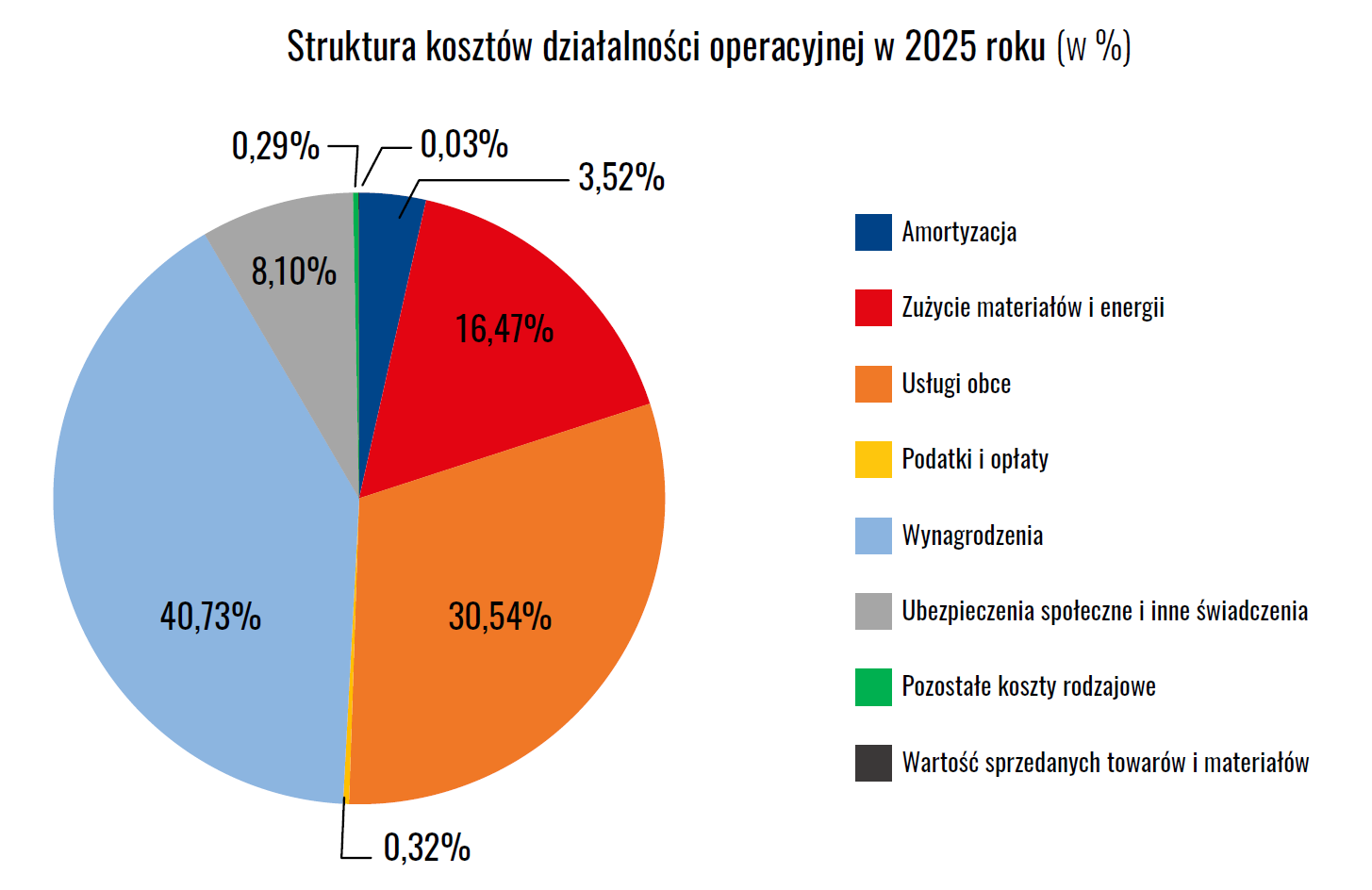
To nie są wydatki, które można łatwo ograniczyć. Wynikają z charakteru działalności medycznej oraz obowiązków narzuconych przepisami. Szpitale muszą zatrudniać personel i zapewniać ciągłość świadczeń – niezależnie od poziomu finansowania.
Systemowa luka – liczby, które nie pozostawiają złudzeń
Kluczowy wniosek raportu pojawia się w zestawieniu przychodów i kosztów.
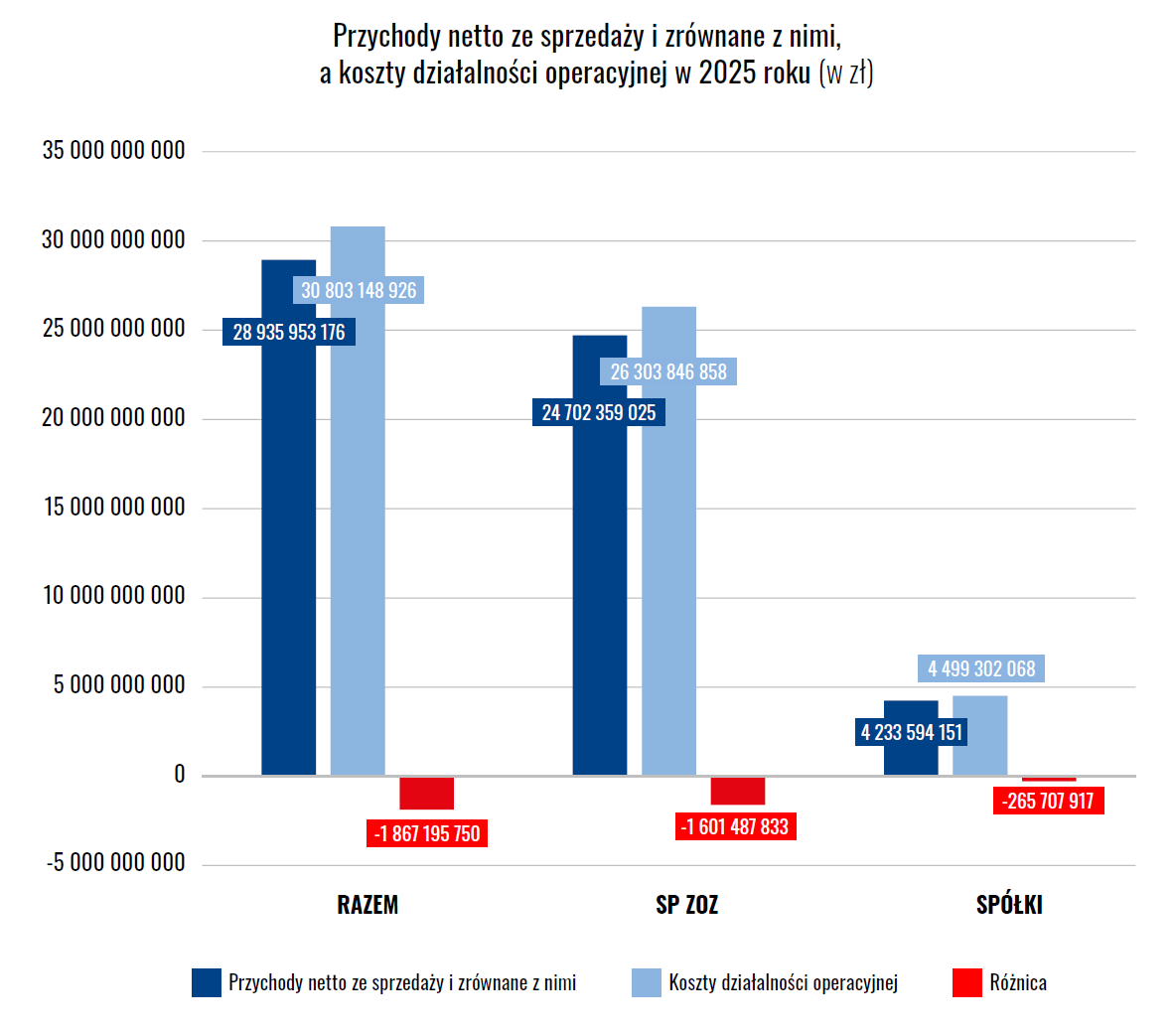
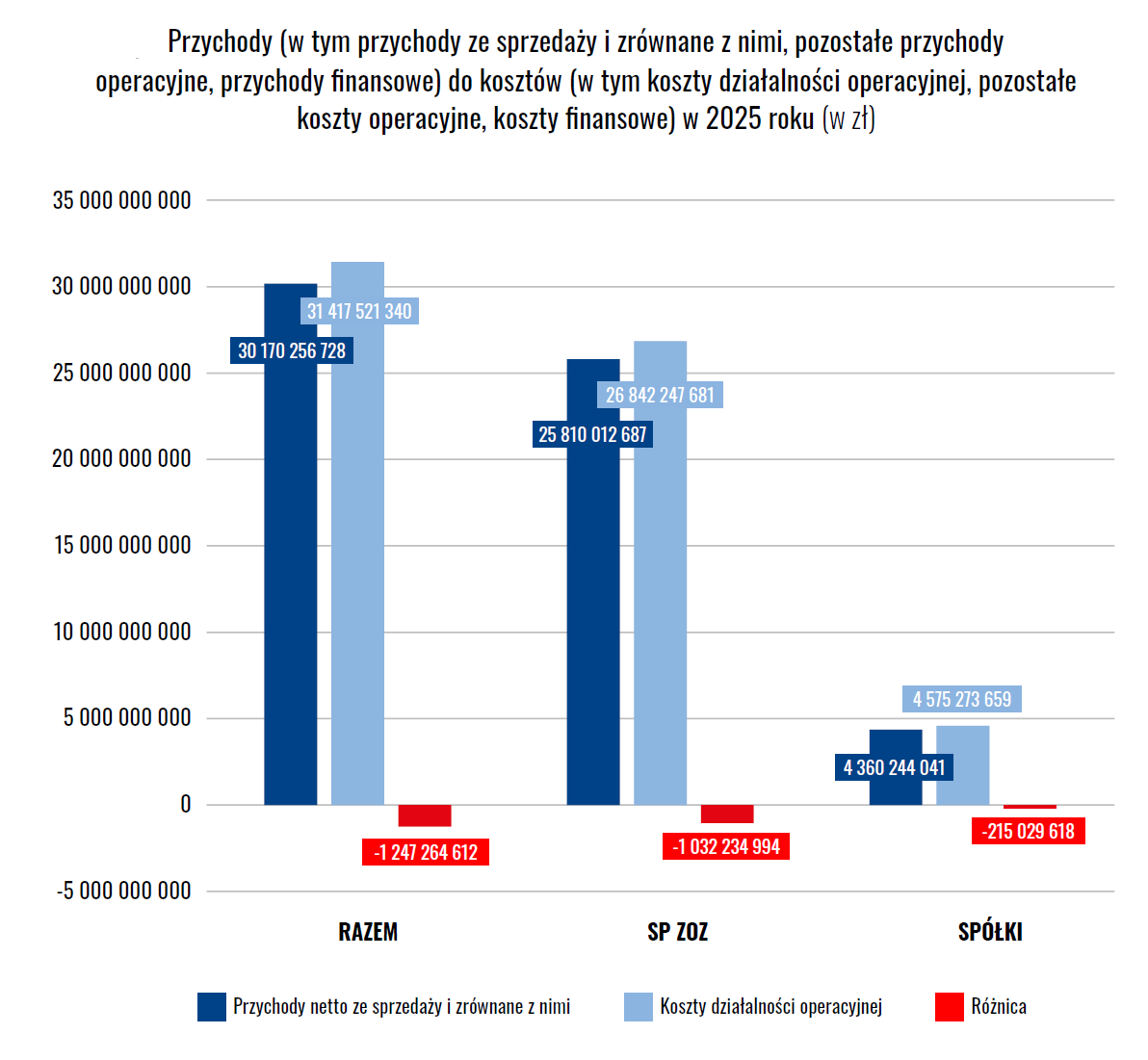
W 2025 roku:
- przychody netto ze sprzedaży wyniosły 28,9 mld zł,
- koszty działalności operacyjnej to 30,8 mld zł,
- luka operacyjna wyniosła -1,86 mld zł.
Nawet po uwzględnieniu wszystkich źródeł finansowania system pozostaje „na minusie” o -1,247 mld zł. To nie jest jednorazowe odchylenie. To strukturalna cecha systemu.
Strata jako norma
Z danych wynika, że:
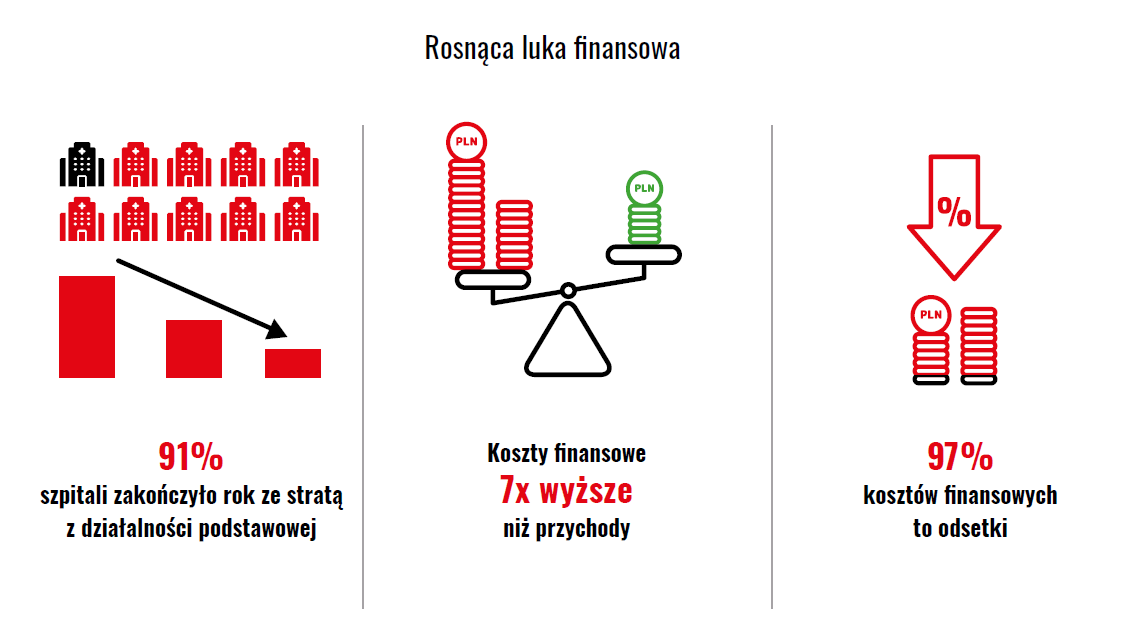
- 91% szpitali zakończyło rok stratą na działalności podstawowej,
- tylko 19 placówek osiągnęło dodatni wynik na sprzedaży.
Łączna strata netto wyniosła ponad 1,26 mld zł, a strata ze sprzedaży ponad 1,86 mld zł .
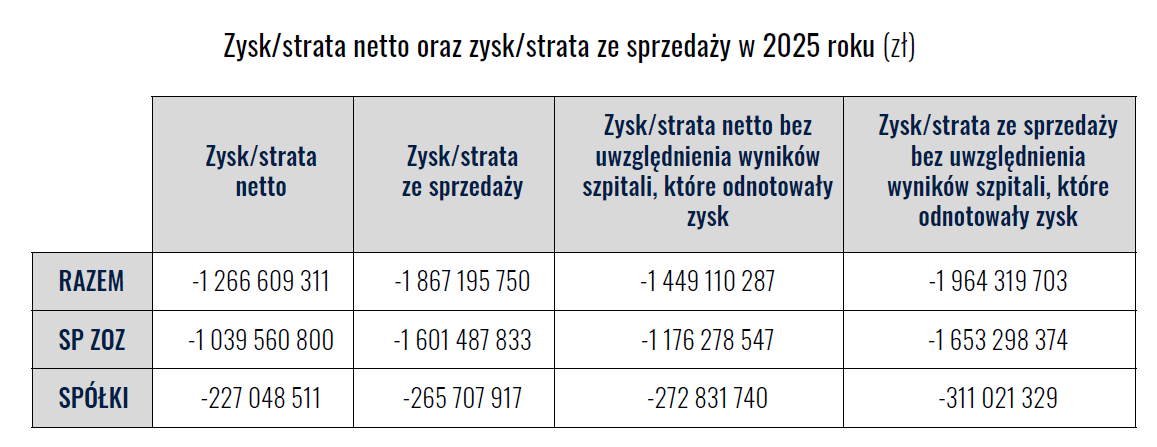
Średni wynik na sprzedaży dla całej grupy to -9,02 mln zł. W przypadku jednostek stratnych – jeszcze głębszy -10,45 mln zł. W tym systemie dodatni wynik finansowy staje się wyjątkiem.
Dług zamiast równowagi
Brak pokrycia kosztów przychodami prowadzi do jednego: narastania zadłużenia.
- 125 szpitali ma zobowiązania wymagalne,
- ich wartość sięga ok. 1,48 mld zł.
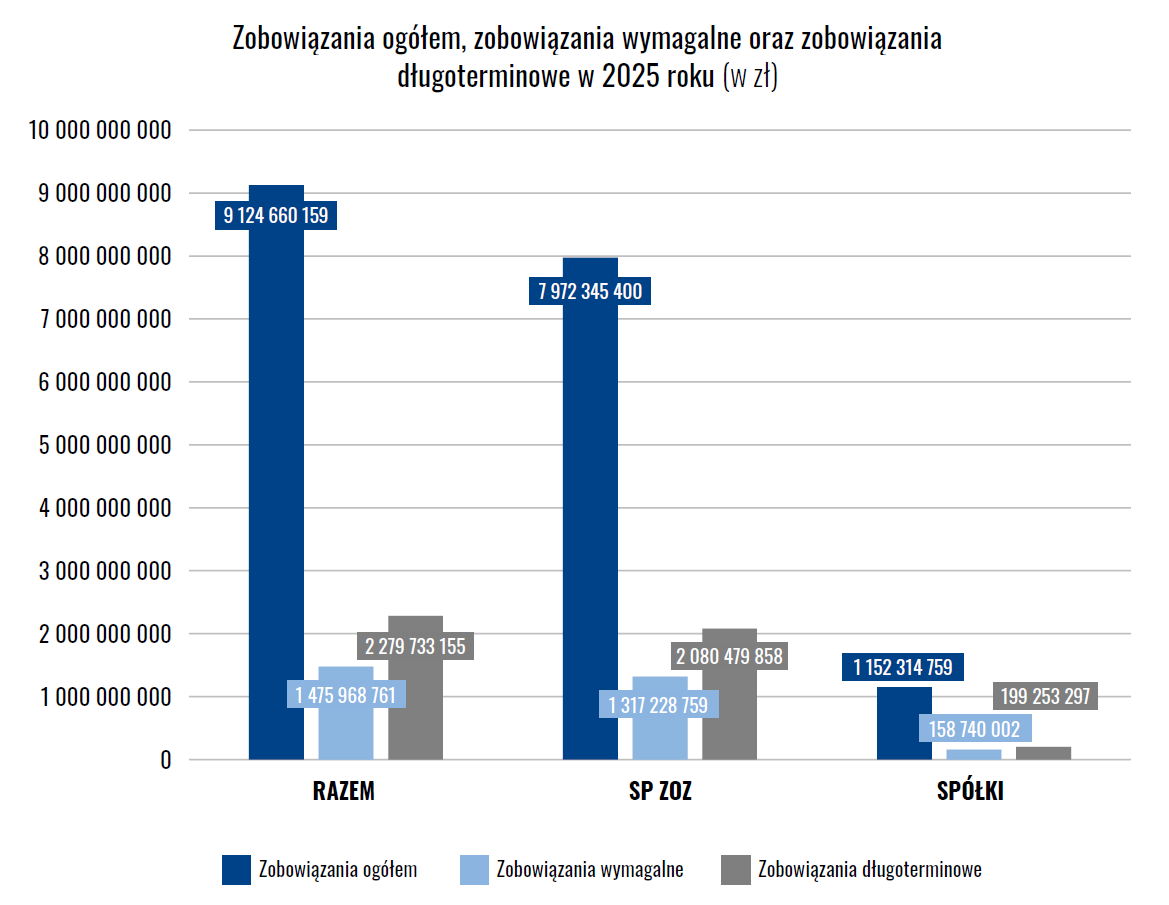

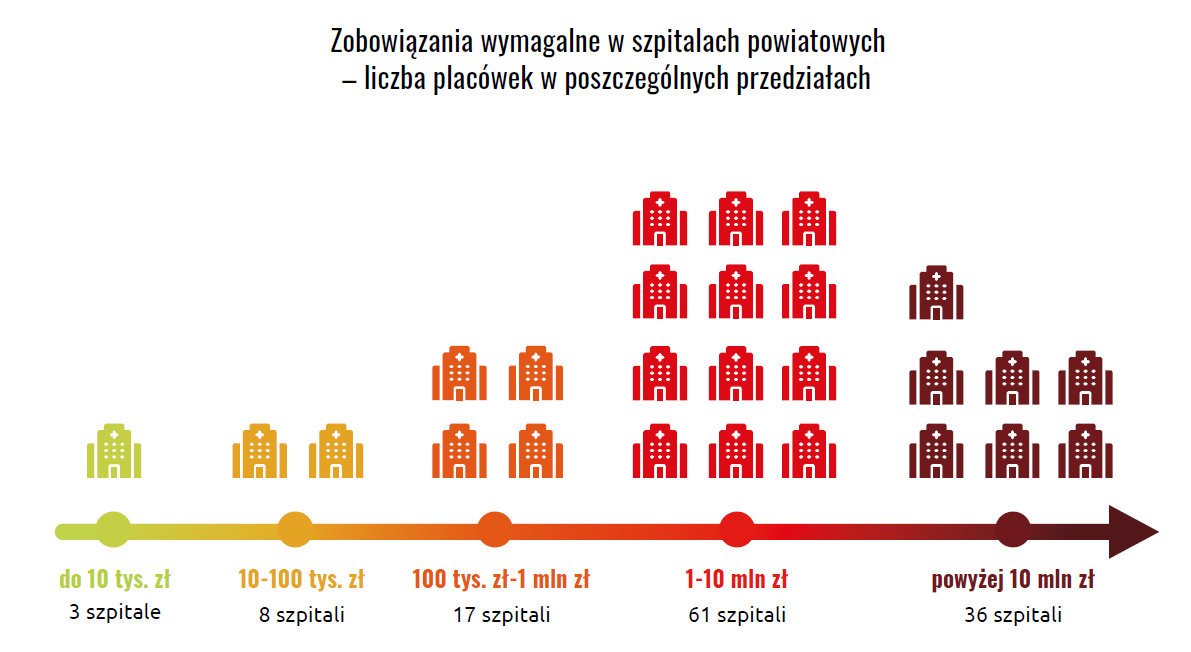
W praktyce oznacza to, że system działa po części dzięki odraczaniu płatności, kredytom i przesuwaniu zobowiązań w czasie.
Szpitale na granicy płynności
Raport nie pozostawia wątpliwości także w zakresie płynności finansowej:
- 79% szpitali ma problemy z płynnością bieżącą,
- 83% nie jest w stanie natychmiast regulować zobowiązań,
- 171 jednostek nie osiąga minimalnego poziomu płynności szybkiej.
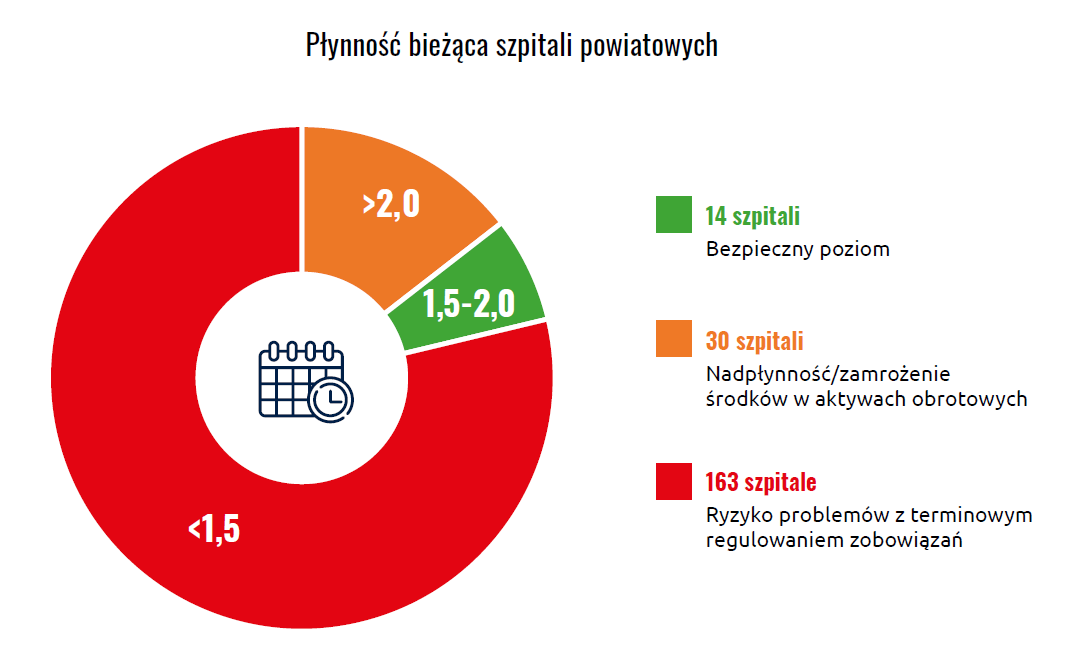
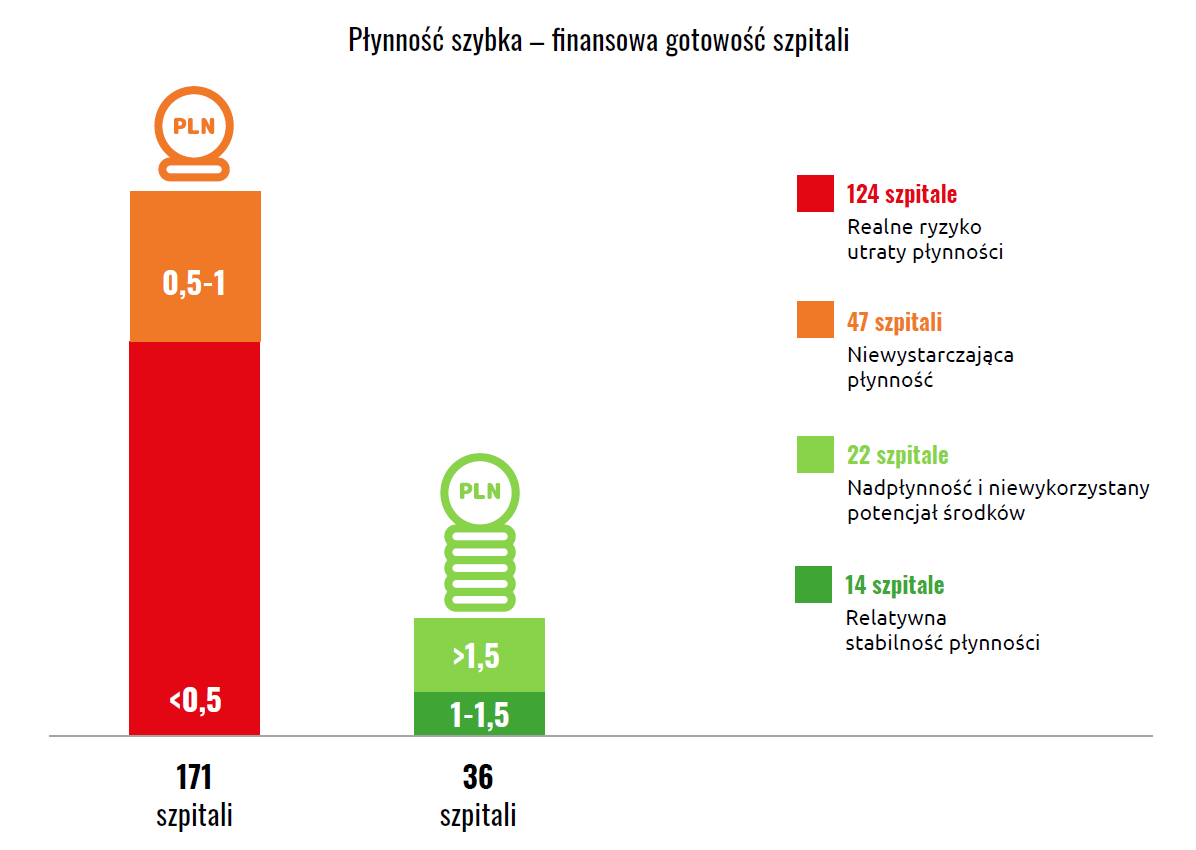
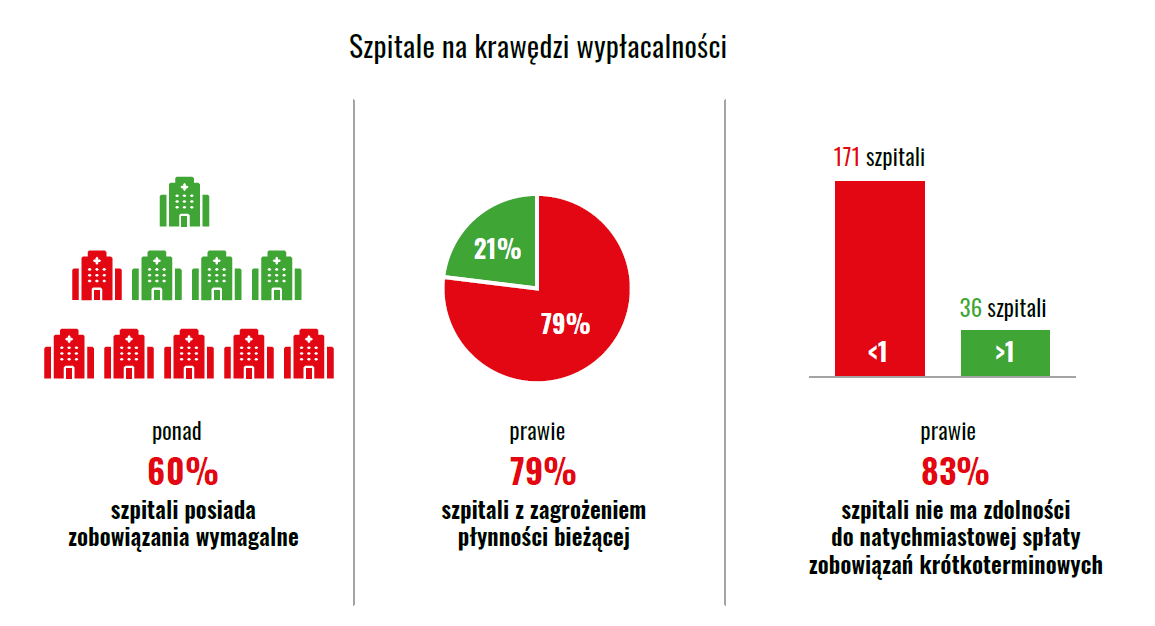
To stan permanentnej niepewności finansowej.
Strukturalna niewypłacalność
Najmocniejsze wnioski pojawiają się w analizie zadłużenia:
- 108 szpitali ma zobowiązania wyższe niż aktywa,
- 52% placówek posiada ujemny kapitał własny,
- w części przypadków zobowiązania przekraczają 100% rocznych przychodów.
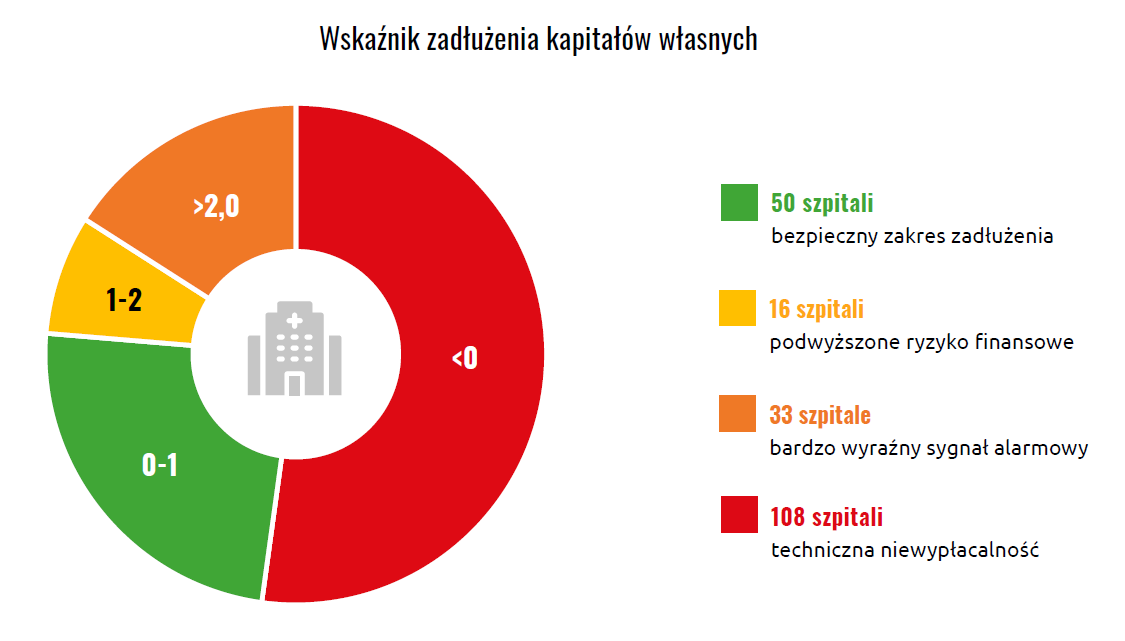

To poziom, który w realiach gospodarczych oznacza niewypłacalność – a mimo to placówki nadal funkcjonują.
Wnioski, których nie da się zignorować
Raport Związku Powiatów Polskich nie pozostawia przestrzeni na wygodne interpretacje. Zgromadzone dane prowadzą do jednego, spójnego wniosku, tj. mamy do czynienia z kryzysem systemowym, a nie operacyjnym. Szpitale powiatowe nie generują strat dlatego, że są źle zarządzane. Generują je dlatego, że funkcjonują w systemie, w którym:
- przychody nie pokrywają kosztów,
- struktura wydatków jest sztywna,
- finansowanie zależy od jednego płatnika,
- brak mechanizmów równoważenia rosnących kosztów.
Odpowiedzialność za ten stan rzeczy nie leży po stronie dyrektorów szpitali ani samorządów. To efekt wieloletnich decyzji dotyczących sposobu finansowania ochrony zdrowia.
Najważniejsze są jednak konsekwencje.
Jeżeli obecny model nie ulegnie zmianie, skutkiem nie będzie jedynie pogorzenie wyników finansowych placówek. Będzie nim: ograniczanie dostępności świadczeń, wydłużanie czasu oczekiwania oraz pogłębianie nierówności w dostępie do opieki zdrowotnej.
To już nie jest spór o liczby.
To pytanie o to, czy system ochrony zdrowia w Polsce będzie w stanie zapewnić realną dostępność leczenia dla mieszkańców – zwłaszcza tam, gdzie szpital powiatowy pozostaje jedynym punktem pomocy.




